Technical Aspects of the Ultrasound Examination
INTRODUCTION
Ultrasound is an operator dependent imaging modality, and thus the quality of the ultrasound
examination is dependent in large part on the skills of the operator. The technical aspects of the
ultrasound examination in obstetrics and gynecology are not standardized, and the operators
develop their own ultrasound skills and approach to the ultrasound examination based upon their
own experience and habits. Understanding some basic principles and technical aspects of the
ultrasound examination will undoubtedly improve the quality of the examination and reduce
repetitive stress injuries. In this chapter, we present the technical aspects of the ultrasound
examination with a focus on obstetrics. The approach to the performance of the transvaginal
pelvic ultrasound examination is discussed in details in Chapters 11 and 14 and a standardized
approach to the performance of the basic obstetric ultrasound examination is presented in chapter
10.
Siêu âm là một phương pháp khảo sát hình ảnh học phụ thuộc phần lớn vào kỹ năng của người
thực hiện. Các khía cạnh kỹ thuật của siêu âm trong sản phụ khoa vẫn chưa được chuẩn hóa do
đó người thực hiện siêu âm phát triển những kỹ năng cũng như phương pháp tiếp cận siêu âm
chủ yếu dựa trên những kinh nghiệm và thói quen của bản thân. Hiểu được những nguyên lý kỹ
thuật cơ bản của siêu âm giúp nâng cao chất lượng khám và làm giảm những chấn thương do
căng thẳng lặp đi lặp lại (Repetitive stress injuries – RSI). Trong chương này, chúng tôi chỉ tập
trung trình bày những khía cạnh kỹ thuật của siêu âm sản khoa. Phần phương pháp siêu âm vùng
chậu qua ngã âm đạo được thảo luận chi tiết ở chương 11 và 14 và các bước tiến hành siêu âm
sản khoa cơ bản được trình bày ở chương 10.
PREPARING THE PATIENT
The obstetric ultrasound examination is best performed with the patient on a comfortable
scanning (ultrasound) table or stretcher with the patient’s upper torso slightly inclined upward
and the head supported by a soft pillow for comfort (Figure 3.1). If the ultrasound table does not
incline, placing a pillow behind the patient’s upper chest will improve comfort. Typically
ultrasound tables have a retractable section beneath the legs with stirrups, which allow for the
performance of a transvaginal ultrasound examination if needed (Figure 3.2). If a retractable
portion and/or stirrups are not available, elevating the patient’s buttocks with pillows or an
inverted bedpan allows for the performance of the transvaginal ultrasound examination when
needed (Figure 3.3).
Việc khám siêu âm sản khoa tốt nhất nên được thực hiện với bệnh nhân nằm trên giường với
phần thân trên hơi cao và kê đầu bằng một chiếc gối mềm (Hình 3.1). Nếu giường siêu âm
không thể nâng cao được, hãy đặt một chiếc gối sau lưng giúp bệnh nhân cảm thấy dễ chịu hơn.
Giường khám siêu âm tiêu chuẩn có bàn kê chân và phần phía dưới có thể thu lại được cho phép
tiến hành siêu âm qua ngã âm đạo nếu cần thiết (Hình 3.2), nếu không có, chúng ta cũng có thể
kê mông bệnh nhân với một chiếc gối hoặc bô dẹt nếu cần siêu âm qua ngã âm đạo (Hình 3.3).
phần thân trên hơi cao và kê đầu bằng một chiếc gối mềm (Hình 3.1). Nếu giường siêu âm
không thể nâng cao được, hãy đặt một chiếc gối sau lưng giúp bệnh nhân cảm thấy dễ chịu hơn.
Giường khám siêu âm tiêu chuẩn có bàn kê chân và phần phía dưới có thể thu lại được cho phép
tiến hành siêu âm qua ngã âm đạo nếu cần thiết (Hình 3.2), nếu không có, chúng ta cũng có thể
kê mông bệnh nhân với một chiếc gối hoặc bô dẹt nếu cần siêu âm qua ngã âm đạo (Hình 3.3).
It is important to place the patient closer to the side of the table where the
ultrasound machine is located (typically to the right side of the patient) as this will minimize
reaching-over by the operator’s arm, which improves ergonomics. Having a support pillow at the
edge of the table where the operator’s elbow rests will minimize tension on the operator’s arm
and shoulder and thus reduce the likelihood of repetitive stress injuries during the ultrasound
examination (Figure 3.4). An alternate approach is to rest the operator’s elbow on the patient’s
right thigh during the ultrasound examination (Figure 3.5).
Điều quan trọng là cho bệnh nhân nằm gần cạnh giường có đặt máy siêu âm (thường là bên phải
của bệnh nhân) để làm giảm đến mức tối thiểu tầm với của cánh tay người thực hiện siêu âm,
điều này làm tăng tính an toàn và hiệu quả công việc. Tại mép giường siêu âm, đặt một chiếc gối
để kê khuỷu tay của người thực hiện siêu âm nhằm giảm thiểu sự căng của cánh tay và vai, vì thế
làm giảm khả năng bị chấn thương do căng thẳng lặp đi lặp lại trong quá trình siêu âm (Hình
3.4). Người thực hiện siêu âm cũng có thể gác khuỷu tay lên đùi phải của bệnh nhân (Hình 3.5).
của bệnh nhân) để làm giảm đến mức tối thiểu tầm với của cánh tay người thực hiện siêu âm,
điều này làm tăng tính an toàn và hiệu quả công việc. Tại mép giường siêu âm, đặt một chiếc gối
để kê khuỷu tay của người thực hiện siêu âm nhằm giảm thiểu sự căng của cánh tay và vai, vì thế
làm giảm khả năng bị chấn thương do căng thẳng lặp đi lặp lại trong quá trình siêu âm (Hình
3.4). Người thực hiện siêu âm cũng có thể gác khuỷu tay lên đùi phải của bệnh nhân (Hình 3.5).
TECHNICAL ASPECTS OF THE
ULTRASOUND EXAMINATION
Figure 3.2: Ultrasound examination table showing a retractable section in A (asterisk), and the stirrups
in B (arrows) that allow for the performance of a transvaginal ultrasound examination if needed.
Hình 3.2: Giường khám siêu âm với phần dưới có thể thu lại được ở hình A (dấu hoa thị) và bàn kê chân
ở hình B (mũi tên) cho phép thực hiện siêu âm qua ngã âm đạo nếu cần.
ở hình B (mũi tên) cho phép thực hiện siêu âm qua ngã âm đạo nếu cần.
Figure 3.1: The optimal position of the patient on the examination table. Note that
the patient’s upper torso is slightly inclined upward (arrow) for comfort.
Hình 3.1: Tư thế tối ưu của bệnh nhân trên giường siêu âm. Phần thân trên hơi cao
(mũi tên) giúp bệnh nhân cảm thấy dễ chịu.
(mũi tên) giúp bệnh nhân cảm thấy dễ chịu.
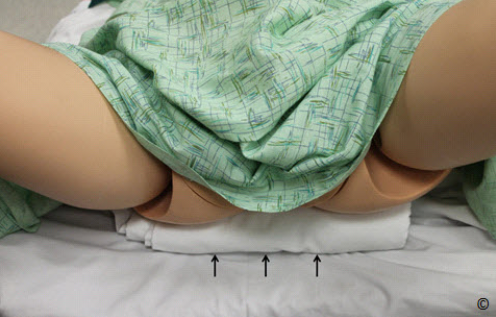
Figure 3.3: A folded bed sheet is placed to elevate the patient’s (mannequin
in this figure) buttocks (arrows) for a transvaginal ultrasound examination if
an ultrasound table’s retractable portion and/or stirrups are not available.
Hình 3.3: Phần mông của bệnh nhân (trong hình này là mô hình) được nâng
cao bằng cách lót một tấm khăn trải giường (mũi tên) để thực hiện siêu âm
qua ngã âm đạo.
cao bằng cách lót một tấm khăn trải giường (mũi tên) để thực hiện siêu âm
qua ngã âm đạo.
Figure 3.4: Note the support pillow (labeled) at the edge of the table
(asterisk) for support of the operator’s elbow during ultrasound
examination.
Hình 3.4: Một chiếc gối được đặt tại mép giường siêu âm (dấu hoa thị) để
hỗ trợ cho khuỷu tay người thực hiện siêu âm.
hỗ trợ cho khuỷu tay người thực hiện siêu âm.
Patients do not need to wear a special gown for the ultrasound examination but they should be
provided with a towel (paper or linen) or a sheet to protect their clothes and for modesty (Figure
3.6). In some low-resource settings, patients may bring their own towels to the ultrasound
examination. The ultrasound gel is water-based and typically does not stain, but it does wet
clothes, which is unpleasant. Asking the patient to have a full bladder is generally not required
anymore with modern ultrasound equipment. If the uterus is deep in the pelvis, in the first and
early second trimester, and/or is obstructed by bowel gas, a transvaginal ultrasound should be
performed when feasible for better visualization of gestational sac and adnexae.
Bệnh nhân không cần mặc quần áo chuyên dụng để khám siêu âm nhưng được cung cấp một
chiếc khăn hoặc giấy để bảo vệ quần áo (Hình 3.6). Ở những nơi không được trang bị đầy đủ,
bệnh nhân có thể mang theo khăn để khám siêu âm. Gel siêu âm có thành phần chủ yếu là nước
và không để lại vết bẩn nhưng nó làm ướt quần áo gây khó chịu cho bệnh nhân. Với những thiết
bị siêu âm hiện đại không yêu cầu bàng quang bệnh nhân căng đầy nước nước tiểu. Nếu tử cung
nằm sâu trong khung chậu hoặc bị che lấp bởi khí trong trong ruột, siêu âm qua ngã âm đạo nên
được thực hiện để quan sát rõ túi thai và phần phụ ở tam cá nguyệt I hoặc đầu tam cá nguyệt II.
chiếc khăn hoặc giấy để bảo vệ quần áo (Hình 3.6). Ở những nơi không được trang bị đầy đủ,
bệnh nhân có thể mang theo khăn để khám siêu âm. Gel siêu âm có thành phần chủ yếu là nước
và không để lại vết bẩn nhưng nó làm ướt quần áo gây khó chịu cho bệnh nhân. Với những thiết
bị siêu âm hiện đại không yêu cầu bàng quang bệnh nhân căng đầy nước nước tiểu. Nếu tử cung
nằm sâu trong khung chậu hoặc bị che lấp bởi khí trong trong ruột, siêu âm qua ngã âm đạo nên
được thực hiện để quan sát rõ túi thai và phần phụ ở tam cá nguyệt I hoặc đầu tam cá nguyệt II.
Figure 3.5: Note the ultrasound operator’s elbow resting on the patient’s
thigh (arrows). This provides support and minimizes repetitive stress
injuries.
Hình 3.5: Khuỷu tay của người thực hiện siêu âm kê lên đùi của bệnh nhân
(mũi tên) giúp giảm thiểu những chấn thương do căng thẳng lặp đi lặp lại
(mũi tên) giúp giảm thiểu những chấn thương do căng thẳng lặp đi lặp lại
Figure 3.6: Patient preparation for an ultrasound examination.
Note the placement of towels to protect the patient’s clothes
and for modesty.
Hình 3.6: Chuẩn bị bệnh nhân siêu âm. Phủ khăn để bảo vệ
quần áo của bệnh nhân.
quần áo của bệnh nhân.
APPLYING THE COUPLING AGENT
The coupling agent, either a gel or oil, eliminates the air interface between the transducer and the
patient's skin (see chapter 1) . Gels are more convenient than oil, because the latter tends to stain
and is more difficult to wipe off. But in low-resource countries where obtaining ultrasound gel is
either expensive or impractical, regular cooking oil does an excellent job. When applying the gel,
remember to use as little as possible, as scanning through a thick layer of gel tends to degrade the
quality of the image by interposing numerous micro bubbles that are contained within the gel.
Chất dẫn truyền sóng siêu âm có thể là gel hoặc dầu giúp loại bỏ lớp không khí giữa đầu dò và
da của bệnh nhân (xem chương 1). Gel có nhiều ưu điểm hơn dầu vì dầu để lại vết bẩn và khó lau
sạch. Ở những nước nghèo nơi mà giá thành gel siêu âm còn cao thì dầu ăn là một sự thay thế
tốt. Sử dụng lượng gel ít nhất có thể vì siêu âm qua một lớp gel dày làm giảm chất lượng hình
ảnh do có nhiều bóng khí nhỏ chứa trong gel.
da của bệnh nhân (xem chương 1). Gel có nhiều ưu điểm hơn dầu vì dầu để lại vết bẩn và khó lau
sạch. Ở những nước nghèo nơi mà giá thành gel siêu âm còn cao thì dầu ăn là một sự thay thế
tốt. Sử dụng lượng gel ít nhất có thể vì siêu âm qua một lớp gel dày làm giảm chất lượng hình
ảnh do có nhiều bóng khí nhỏ chứa trong gel.
All brands of gel are equally suited for sound transmission, but if you make lengthy
examinations, try to select one that does not dry too fast. Other products that can degrade the
ultrasound image include creams that the patient may have applied on her abdomen before the
ultrasound examination. For instance, anti-stretchmark creams may contain chemicals that
deteriorate sound transmission. Manufacturers market gel heaters for the purpose of easing
patient discomfort, but an inexpensive baby bottle warmer will do as well.
Các nhãn hiệu gel đều có khả năng dẫn truyền
sóng siêu âm tương đương nhau nhưng nếu thời gian khám siêu âm dài thì chúng ta nên chọn
loại gel không khô quá nhanh. Một số loại kem mà bệnh nhân thoa trên bụng trước khi siêu âm
có thể làm giảm chất lượng hình ảnh siêu âm như kem chống rạn da có chứa các hóa chất làm
giảm dẫn truyền sóng siêu âm. Các nhà sản xuất còn đưa ra thị trường dụng cụ hâm nóng gel
nhằm làm giảm sự khó chịu của bệnh nhân nhưng chúng ta có thể thay thế bằng máy hâm sữa
với giá thành rẻ hơn
sóng siêu âm tương đương nhau nhưng nếu thời gian khám siêu âm dài thì chúng ta nên chọn
loại gel không khô quá nhanh. Một số loại kem mà bệnh nhân thoa trên bụng trước khi siêu âm
có thể làm giảm chất lượng hình ảnh siêu âm như kem chống rạn da có chứa các hóa chất làm
giảm dẫn truyền sóng siêu âm. Các nhà sản xuất còn đưa ra thị trường dụng cụ hâm nóng gel
nhằm làm giảm sự khó chịu của bệnh nhân nhưng chúng ta có thể thay thế bằng máy hâm sữa
với giá thành rẻ hơn
POSITIONING THE OPERATOR/EQUIPMENT
There are 2 main operator positions for the performance of the obstetric ultrasound examination:
standing or sitting. The standing position (Figure 3.7) minimizes pressure on the operator’s
shoulder and elbow and maintains the shoulder joint in an adducted position. Although this
position minimizes repetitive stress injuries, it is somewhat uncomfortable for long
examinations.
Trong siêu âm sản khoa, người thực hiện có 02 tư thế chính là đứng hoặc ngồi. Tư thế đứng
(Hình 3.7) làm giảm thiểu áp lực lên vai và khuỷu tay, duy trì khớp vai ở tư thế khép. Mặc dù tư
thế này giúp giảm các chấn thương do căng thẳng lặp đi lặp lại nhưng người thực hiện sẽ cảm
thấy không thoải mái nếu cuộc khám siêu âm kéo dài.
(Hình 3.7) làm giảm thiểu áp lực lên vai và khuỷu tay, duy trì khớp vai ở tư thế khép. Mặc dù tư
thế này giúp giảm các chấn thương do căng thẳng lặp đi lặp lại nhưng người thực hiện sẽ cảm
thấy không thoải mái nếu cuộc khám siêu âm kéo dài.
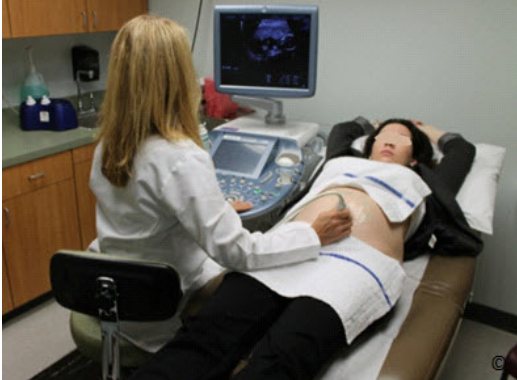
The sitting position (Figure 3.8) allows for more comfort during the examination
and is also a better station from which to manipulate the keyboard of the machine. In the sitting
position, it is critical to ensure that the chair is high enough and the table is at a lower level in
order to minimize reaching over with the transducer and to allow for minimal abduction of the
operator’s shoulder joint during scanning (Figure 3.8).
Tư thế ngồi (Hình 3.8) giúp người thực
hiện cảm thấy thoải mái và dễ thao tác trên bàn phím máy siêu âm hơn. Ở tư thế này, điều quan
trọng là ghế ngồi phải đủ cao so với giường siêu âm để làm giàm tầm vớí và mức độ dạng khớp
vai của người thực hiện (Hình 3.8).
hiện cảm thấy thoải mái và dễ thao tác trên bàn phím máy siêu âm hơn. Ở tư thế này, điều quan
trọng là ghế ngồi phải đủ cao so với giường siêu âm để làm giàm tầm vớí và mức độ dạng khớp
vai của người thực hiện (Hình 3.8).
When performing an ultrasound
examination, face the screen as perpendicularly as possible in order to avoid perception and
distortion artifacts, especially with newer ultrasound monitors. For example, a biparietal
diameter can be difficult to measure when you look at the screen obliquely. Work in dim light to
help avoid reflections on the screen.
Trong khi tiến hành siêu âm, chúng ta nhìn thẳng góc với
màn hình để tránh các ảnh giả, đặc biệt là với những màn hình siêu âm mới. Ví dụ, đường kính
lưỡng đỉnh có thể khó đo đạc khi chúng ta nhìn nghiêng. Phòng khám nên để ánh sáng mờ để
tránh phản chiếu lên màn hình máy siêu âm.
màn hình để tránh các ảnh giả, đặc biệt là với những màn hình siêu âm mới. Ví dụ, đường kính
lưỡng đỉnh có thể khó đo đạc khi chúng ta nhìn nghiêng. Phòng khám nên để ánh sáng mờ để
tránh phản chiếu lên màn hình máy siêu âm.
Figure 3.7: The standing position
minimizes pressure on the operator’s
shoulder and elbow and maintains the
shoulder joint in an adducted position.
Hình 3.7: Tư thế đứng làm giảm thiểu áp
lực lên vai và khuỷu tay, duy trì khớp vai ở
tư thế khép.
lực lên vai và khuỷu tay, duy trì khớp vai ở
tư thế khép.
Figure 3.8: The sitting position allows for more comfort during the examination
and is also a better station from which to manipulate the keys of the machine.
Hình 3.8: Tư thế ngồi giúp người thực hiện cảm thấy thoải mái và dễ thao tác
trên bàn phím máy siêu âm hơn
trên bàn phím máy siêu âm hơn
MINIMIZING REPETITIVE STRESS INJURIES
Repetitive stress injuries affecting the neck, shoulder, elbow and wrist are common in busy
ultrasound practitioners. To avoid repetitive stress injuries pay attention to the following factors:
Các bác sĩ siêu âm thường bị những chấn thương do căng thẳng lặp đi lặp lại ở cổ, vai, khuỷu tay
và cổ tay. Để tránh những chấn thương này cần chú ý đến các yếu tố sau:
và cổ tay. Để tránh những chấn thương này cần chú ý đến các yếu tố sau:
Posture
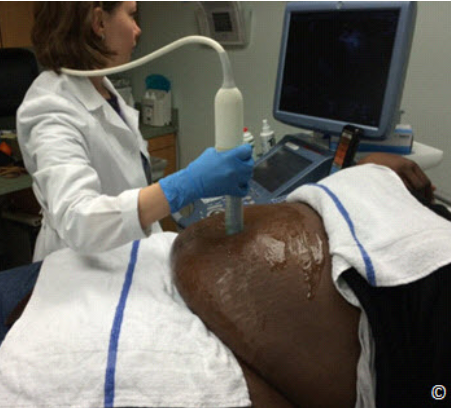
Position your ultrasound equipment and the patient such that the posture you hold is comfortable.
Do not lean or bend over the patient and, avoid reaching over, especially in obese patients,
during transabdominal (Figure 3.9) or transvaginal ultrasound examinations. Stand close to the
patient and if not sitting, use the bed as a support to lean onto. If you are sitting, use a chair high
enough, with a footrest. Position the patient close to the side of the table next to the ultrasound
equipment which should be close enough to allow you to rest your “keyboard-hand” on the
ultrasound console, instead of having to reach out each time.
Vị trí của máy siêu âm và bệnh nhân được bố trí hợp lý cho phép người thực hiện siêu âm thao
tác thoải mái. Không được nghiêng hoặc cúi người quá mức và tránh với tay, đặc biệt khi siêu
âm cho bệnh nhân béo phì qua ngã bụng (Hình 3.9) hoặc ngã âm đạo. Ở tư thế đứng, người siêu
âm đứng gần bệnh nhân và sử dụng chiếc giường như một vật hỗ trợ để dựa vào. Ở tư thế ngồi,
sử dụng một chiếc ghế đủ cao và có chỗ gác chân. Bệnh nhân nằm sát cạnh giường có đặt máy
siêu âm cho phép người thực hiện siêu âm đặt tay lên bàn điều khiển để thao tác trong suốt quá
trình siêu âm
tác thoải mái. Không được nghiêng hoặc cúi người quá mức và tránh với tay, đặc biệt khi siêu
âm cho bệnh nhân béo phì qua ngã bụng (Hình 3.9) hoặc ngã âm đạo. Ở tư thế đứng, người siêu
âm đứng gần bệnh nhân và sử dụng chiếc giường như một vật hỗ trợ để dựa vào. Ở tư thế ngồi,
sử dụng một chiếc ghế đủ cao và có chỗ gác chân. Bệnh nhân nằm sát cạnh giường có đặt máy
siêu âm cho phép người thực hiện siêu âm đặt tay lên bàn điều khiển để thao tác trong suốt quá
trình siêu âm
It is also important to place your
non-scanning hand (typically left hand) on the freeze knob in order to freeze the image
immediately when the desired target anatomy is viewed. Support your elbow of your scanning
arm during the examination with a support pillow placed on the edge of the table or on the
patient’s thigh as shown in Figures 3.4 and 3.5.
Tay không cầm đầu dò (thường là tay trái) đặt trên “nút dừng hình” (freeze knob)
để có thể dừng ngay lập tức khi thấy được hình ảnh mong muốn. Phần khuỷu của tay cầm đầu dò
được hỗ trợ bởi một chiếc gối được đặt ở mép giường hoặc đặt trên đùi của bệnh nhân như trong
Hình 3.4 và 3.5.
để có thể dừng ngay lập tức khi thấy được hình ảnh mong muốn. Phần khuỷu của tay cầm đầu dò
được hỗ trợ bởi một chiếc gối được đặt ở mép giường hoặc đặt trên đùi của bệnh nhân như trong
Hình 3.4 và 3.5.
Figure 3.9: Reaching over the abdomen for an ultrasound examination in an
obese woman. This should be avoided in order to minimize repetitive stress
injury.
Hình 3.9: Khi khám siêu âm ở bệnh nhân béo phì không nên với tay để giảm
thiểu các chấn thương do căng thẳng lặp đi lặp lại.
thiểu các chấn thương do căng thẳng lặp đi lặp lại.
Ambient Light
Dim the ambient light so that there is no glare on the screen, yet enough light to find the keys on
the keyboard easily. Diming the ambient light is also important to allow you to optimize the
ultrasound gain. In bright light, users tend to “over gain” the images and this “washes away” the
subtle signals in the lighter part of the screen.
Ánh sáng môi trường xung quanh mờ vừa phải, không quá sáng để màn hình máy siêu âm không
bị chói nhưng cũng không quá tối để dễ dàng thao tác trên bàn phím. Ánh sáng mờ trong phòng
siêu âm cho phép tối ưu hóa khả năng hiển thị hình ảnh. Trong môi trường nhiều ánh sáng chúng
ta có xu hướng tăng sáng toàn bộ hình ảnh do đó làm giảm độ phân giải, việc này dẫn đến khả
năng bỏ sót những cấu trúc có phản âm tăng nhẹ so với mô xung quanh.
bị chói nhưng cũng không quá tối để dễ dàng thao tác trên bàn phím. Ánh sáng mờ trong phòng
siêu âm cho phép tối ưu hóa khả năng hiển thị hình ảnh. Trong môi trường nhiều ánh sáng chúng
ta có xu hướng tăng sáng toàn bộ hình ảnh do đó làm giảm độ phân giải, việc này dẫn đến khả
năng bỏ sót những cấu trúc có phản âm tăng nhẹ so với mô xung quanh.
The Monitor
Position the monitor of the ultrasound equipment such that its display is at eye-level and
perpendicular to your line of sight. Newer ultrasound equipment have flat panels for monitors,
which are commonly on adjustable arms. It is usually simple to add a second monitor for the
patient to view the examination. This will also avoid having the patient twist on the ultrasound
table to look at the monitor on the ultrasound machine, as this may tense abdominal musculature
and impair the examination. The second monitor may be connected either from a video port or a
digital port.
Đặt màn hình của máy siêu âm ngang tầm mắt và vuông góc với tầm nhìn của người thực hiện
siêu âm. Những máy siêu âm thế hệ mới có màn hình phẳng và có thể điều chỉnh được. Bệnh
nhân có thể quan sát hình ảnh siêu âm qua màn hình phụ (được đặt phù hợp với tầm mắt của
bệnh nhân), điều này giúp tránh sự căng cơ thành bụng gây khó khăn cho việc siêu âm khi bệnh
nhân xoay người nhìn vào màn hình của máy siêu âm.
siêu âm. Những máy siêu âm thế hệ mới có màn hình phẳng và có thể điều chỉnh được. Bệnh
nhân có thể quan sát hình ảnh siêu âm qua màn hình phụ (được đặt phù hợp với tầm mắt của
bệnh nhân), điều này giúp tránh sự căng cơ thành bụng gây khó khăn cho việc siêu âm khi bệnh
nhân xoay người nhìn vào màn hình của máy siêu âm.
HOLDING THE TRANSDUCER AND IMAGE ORIENTATION
Abdominal ultrasound transducers come in various shapes and sizes and are customized to
specific study types and indications (see chapter 2 for details). In general, the curvilinear
transducers are best adapted to obstetric scanning as they conform to the abdominal curvature in
pregnancy (Figure 3.10). Larger transducers are harder to manipulate then smaller ones, but
when they provide special functions such as 3D, our experience has been that users will tolerate
the added bulk.
Đầu dò siêu âm bụng có nhiều kích thước và hình dạng khác nhau tùy theo mục đích sử dụng
(xin xem thêm chương 2). Thông thường, đầu dò cong (curvilinear tranducer) thích hợp nhất để
siêu âm trong sản khoa vì chúng có độ cong phù hợp với thành bụng của thai phụ (Hình 3.10).Những đầu dò có chức năng đặc biệt như đầu dò 3 chiều thì to và nặng hơn khiến việc thao tác
(xin xem thêm chương 2). Thông thường, đầu dò cong (curvilinear tranducer) thích hợp nhất để
siêu âm trong sản khoa vì chúng có độ cong phù hợp với thành bụng của thai phụ (Hình 3.10).Những đầu dò có chức năng đặc biệt như đầu dò 3 chiều thì to và nặng hơn khiến việc thao tác
khó khăn hơn.
Figure 3.10: Curvilinear transducer being used in obstetrical
scanning.
Hình 3.10: Đầu dò cong được sử dụng trong siêu âm sản khoa
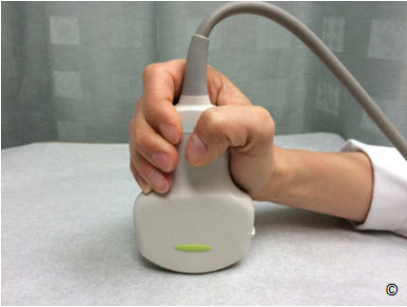
Figure 3.11 shows our preferred way of holding the transducer. The transducer should be held in
the operator’s scanning hand in a comfortable way and with minimal pressure on the wrist and
phalangeal joints. It is important that the transducer rests (fills) the palm of the hand and the
fingers hug the body of the transducer with minimal pressure (Figure 3.11). In this position, the
thumb and fingers allow for the greatest precision of movements, such as sliding, rotating or
angling, with minimal tension on the wrist.
Hình 3.11: Cách cầm đầu dò ưa thích của chúng tôi. Người thực hiện siêu âm cầm đầu dò một
cách thoải mái với áp lực tối thiểu vào các khớp cổ tay và ngón tay. Điều quan trọng là đầu dò
nằm trọn trong lòng bàn tay và các ngón tay ôm lấy thân của đầu dò (Hình 3.11). Ở tư thế này,
các ngón tay cho phép di chuyển trượt, xoay hay chếch đầu dò đầu dò một cách chính xác nhất
với áp lực tối thiểu lên cổ tay.
cách thoải mái với áp lực tối thiểu vào các khớp cổ tay và ngón tay. Điều quan trọng là đầu dò
nằm trọn trong lòng bàn tay và các ngón tay ôm lấy thân của đầu dò (Hình 3.11). Ở tư thế này,
các ngón tay cho phép di chuyển trượt, xoay hay chếch đầu dò đầu dò một cách chính xác nhất
với áp lực tối thiểu lên cổ tay.
Note that the transducer is held very close to its
footprint. Holding the transducer with the thumb and fingers at mid-body (Figure 3.12) forces
the operator to use wrist motion, which increases the chance of repetitive stress injury and does
not allow for fine transducer manipulation. Finally, holding the transducer near its cable end
(Figure 3.13) is least effective as it requires elbow and shoulder motions and thus results in
significant fatigue.
Lưu ý cầm gần phần chân của đầu dò. Cách giữ đầu dò với các
ngón tay ở phần giữa thân (Hình 3.12) buộc người thực hiện sử dụng chuyển động của cổ tay
làm tăng khả năng bị chấn thương do căng thẳng lặp đi lặp lại và không thể thao tác tốt với đầu
dò. Cuối cùng, cách cầm phần đầu dò gần dây cáp (Hình 3.13) ít hiệu quả nhất vì đòi hỏi cử
động cả khuỷu tay và vai do đó gây mệt mỏi cho người thực hiện.
ngón tay ở phần giữa thân (Hình 3.12) buộc người thực hiện sử dụng chuyển động của cổ tay
làm tăng khả năng bị chấn thương do căng thẳng lặp đi lặp lại và không thể thao tác tốt với đầu
dò. Cuối cùng, cách cầm phần đầu dò gần dây cáp (Hình 3.13) ít hiệu quả nhất vì đòi hỏi cử
động cả khuỷu tay và vai do đó gây mệt mỏi cho người thực hiện.
Figure 3.11: Our preferred way of holding a transducer. The transducer is held in the
palm of the hand with minimal pressure on the wrist and phalangeal joints
Hình 3.11: Cách cầm đầu dò ưa thích của chúng tôi. Đầu dò được giữ trong lòng bàn
tay với áp lực tối thiểu vào các khớp cổ tay và ngón tay.
tay với áp lực tối thiểu vào các khớp cổ tay và ngón tay.
Figure 3.12: Holding the transducer with the thumb and fingers at mid-body should
be avoided, as it involves wrist motion for manipulation and thus may result in
repetitive stress injury.
Hình 3.12: Cách cầm đầu dò với các ngón tay ở phần giữa thân nên tránh vì khi thao
tác đòi hỏi chuyển động của khớp cổ tay và có thể gây nên những chấn thương do
căng thẳng lặp đi lặp lại.
tác đòi hỏi chuyển động của khớp cổ tay và có thể gây nên những chấn thương do
căng thẳng lặp đi lặp lại.
All transducers have a mark/notch that distinguishes one side from the other. In holding the
transducer transversely, the mark on the transducer should be to the patient’s right side (Figure
3.14) and if the transducer is held in a longitudinal orientation, the mark should be towards the
uterine fundus (patient’s head) (Figure 3.15). This orientation allows for the display of the right
side of the patient’s abdomen in transverse scanning and the upper part of the patient’s abdomen
in longitudinal scanning on the right side of the monitor (left side of the operator facing the
monitor). Besides facilitating interpretation of your ultrasound images by others, there are
advantages to sticking to these simple rules: The position of the fetus and placenta can be
evaluated with a quick glance at the ultrasound images and spatial orientation is greatly
facilitated.
Tất cả các đầu dò đều có một gờ chỉ điểm giúp phân biệt 2 phía của đầu dò. Khi thực hiện lát cắt
ngang, gờ chỉ điểm ở bên phải của bệnh nhân (Hình 3.14) và khi thực hiện lát cắt dọc thì gờ chỉ
điểm hướng về phía đáy tử cung (phía đầu của bệnh nhân) (Hình 3.15). Sự định hướng này cho
phép hiển thị phía bên phải bụng của bệnh nhân (trên mặt cắt ngang) và phía trên bụng của bệnh
nhân (trên mặt cắt dọc) là phía bên phải màn hình máy siêu âm (bên trái của người thực hiện)
ngang, gờ chỉ điểm ở bên phải của bệnh nhân (Hình 3.14) và khi thực hiện lát cắt dọc thì gờ chỉ
điểm hướng về phía đáy tử cung (phía đầu của bệnh nhân) (Hình 3.15). Sự định hướng này cho
phép hiển thị phía bên phải bụng của bệnh nhân (trên mặt cắt ngang) và phía trên bụng của bệnh
nhân (trên mặt cắt dọc) là phía bên phải màn hình máy siêu âm (bên trái của người thực hiện)
Từ sự quy ước đơn giản này mà người khác có thể dễ dàng hiểu được hình ảnh siêu âm từ đó
đánh giá vị trí của thai và nhau một cách nhanh chóng
đánh giá vị trí của thai và nhau một cách nhanh chóng
Figure 3.14: When holding the transducer transversely, the mark on the
transducer (labeled) should be to the patient’s right side (labeled).
Hình 3.14: Khi thực hiện lát cắt ngang, gờ chỉ điểm hướng về bên phải bệnh
nhân
nhân
Figure 3.13: Holding the transducer with the thumb and fingers near its cable end is
least effective as it involves elbow and shoulder motion for manipulation and thus
may result in repetitive stress injury.
Hình 3.13: Cách cầm đầu dò với các ngón tay ở phần gần dây cáp ít hiệu quả nhất vì
đòi hỏi cử động cả khuỷu tay và vai khi thao tác dẫn đến những chấn thương do căng
thẳng lặp đi lặp lại.
đòi hỏi cử động cả khuỷu tay và vai khi thao tác dẫn đến những chấn thương do căng
thẳng lặp đi lặp lại.
The transducer cable should be supported in order to provide minimal pull (eliminate drag)
during scanning. On many occasions, the cable can be supported in the transducer holder during
scanning (Figure 3.16). Check that the cable is not too rigid, which may interfere with the ease
of transducer manipulation. The transducer should be placed gently on the patient’s abdomen
with minimal pressure.
Dây cáp đầu dò cần được nâng đỡ để giảm lực kéo khi siêu âm, có thể móc chúng vào khe giữ
đầu dò của máy siêu âm (Hình 3.16). Cần đảm bảo dây cáp không quá cứng gây hạn chế sự linh
hoạt khi thao tác với đầu dò. Đầu dò nên được đặt nhẹ nhàng trên bụng bệnh nhân với áp lực tối
thiểu.
đầu dò của máy siêu âm (Hình 3.16). Cần đảm bảo dây cáp không quá cứng gây hạn chế sự linh
hoạt khi thao tác với đầu dò. Đầu dò nên được đặt nhẹ nhàng trên bụng bệnh nhân với áp lực tối
thiểu.
Applying abdominal pressure with the transducer will not improve image
quality and is uncomfortable for the patient and for the operator. Furthermore, transducer
pressure on the abdomen may result in fetal bradycardia in some instances. The only instance
where "digging" the transducer is justified is in late pregnancy, when the fetal head is low in the
pelvis and evaluation of head anatomy and biometry is difficult.
Ấn mạnh đầu dò không giúp nâng cao chất lượng hình ảnh mà còn gây khó chịu cho bệnh nhân và người thực hiện. Hơn nữa việc này có thể làm chậm nhịp tim thai trong một số trường
hợp. Trường hợp duy nhất cần đè mạnh đầu dò là vào cuối thai kỳ, khi mà đầu thai nhi nằm thấp
trong khung chậu gây khó khăn cho việc đánh giá các cấu trúc giải phẫu và các chỉ số sinh trắc
học của đầu thai nhi
Figure 3.15: When holding the transducer longitudinally, the transducer
mark (labeled) should be towards the uterine fundus (patient’s head)
(labeled).
Hình 3.15: Khi thực hiện lát cắt dọc, gờ chỉ điểm hướng về phía đáy
tử cung (phía đầu của bệnh nhân).
tử cung (phía đầu của bệnh nhân).
Figure 3.16: In order to minimize pull on the transducer, the
transducer cable should be supported as shown in this figure
(labeled).
Hình 3.16: Dây cáp của đầu dò nên được đặt như hình để giảm thiểu
lực kéo khi siêu âm.
lực kéo khi siêu âm.
ULTRASOUND SCANNING TECHNIQUES
Understanding that ultrasound is an operator dependent imaging modality, there are some
scanning techniques that can improve your image and maximize visualization of fetal anatomy
and adnexal structures. We have selected here some scanning techniques that the authors use on
a daily basis in their busy practice.
Siêu âm là một phương pháp khảo sát hình ảnh học phụ thuộc vào người thực hiện, một số kỹ
thuật siêu âm có thể giúp cải thiện hình ảnh và tối ưu hóa hình ảnh các cấu trúc giải phẫu của thai
nhi và những phần phụ. Chúng tôi chọn ra những kỹ thuật cơ bản được sử dụng thường xuyên.
thuật siêu âm có thể giúp cải thiện hình ảnh và tối ưu hóa hình ảnh các cấu trúc giải phẫu của thai
nhi và những phần phụ. Chúng tôi chọn ra những kỹ thuật cơ bản được sử dụng thường xuyên.
Select the appropriate ultrasound transducer and settings
Lựa chọn đầu dò và chế độ siêu âm thích hợp
It is important to start your ultrasound examination by selecting the appropriate ultrasound
transducer and “presets” for the study. Transducers have various footprint sizes and Megahertz
(MHz) ranges. Some are adapted for the first trimester and others for the third trimester when
depth is critical. For more details on properties of transducers, see chapter 2. Furthermore,
ultrasound machines have manufacturer-established presets that optimize resolution and frame
rate for various types of study. It is important that you familiarize yourself with the presets and
choose the right preset for the right study. It is advisable to have a session with the ultrasound
company’s application specialist when a new ultrasound machine is bought in order to customize
yourself with the manufacturer’s presets and the functionality of the equipment.
Điều quan trọng để bắt đầu khám siêu âm là lựa chọn đầu dò và chế độ siêu âm thích hợp. Có
nhiều loại đầu dò với kích thước và tần số khác nhau, một số phù hợp ở tam cá nguyệt I và số
khác phù hợp ở tam cá nguyệt III. Để biết thêm chi tiết về đặc tính của các loại đầu dò vui lòng
xem chương 2. Các máy siêu âm đều được nhà sản xuất cài đặt nhiều chế độ khác nhau nhằm tối
ưu hóa độ phân giải và tốc độ khung hình phù hợp cho từng loại siêu âm. Do đó người thực hiện
cần phải hiểu rõ các chế độ siêu âm để có lựa chọn thích hợp cho từng trường hợp cụ thể. Khi
mua máy siêu âm, chúng ta cần có một chuyên gia kỹ thuật của nhà sản xuất hướng dẫn về các
chế độ cũng như chức năng của máy.
nhiều loại đầu dò với kích thước và tần số khác nhau, một số phù hợp ở tam cá nguyệt I và số
khác phù hợp ở tam cá nguyệt III. Để biết thêm chi tiết về đặc tính của các loại đầu dò vui lòng
xem chương 2. Các máy siêu âm đều được nhà sản xuất cài đặt nhiều chế độ khác nhau nhằm tối
ưu hóa độ phân giải và tốc độ khung hình phù hợp cho từng loại siêu âm. Do đó người thực hiện
cần phải hiểu rõ các chế độ siêu âm để có lựa chọn thích hợp cho từng trường hợp cụ thể. Khi
mua máy siêu âm, chúng ta cần có một chuyên gia kỹ thuật của nhà sản xuất hướng dẫn về các
chế độ cũng như chức năng của máy.
Apply minimal pressure on the abdomen
Di chuyển đầu dò nhẹ nhàng trên bụng bệnh nhân
Learn to scan while applying minimal pressure on the patient’s abdomen. There are several
advantages to this technique including minimizing the patient’s discomfort and reducing
possibility of stress injury on the operator’s wrist and elbow. Furthermore, applying minimal
pressure will allow for a film of amniotic fluid between the anterior uterine wall and the target
organ, which enhances visualization (Figures 3.17 A and B). The only pressure that is needed is to allow full contact between the ultrasound transducer’s footprint and the patient’s skin.
Kỹ thuật này có rất nhiểu lợi điểm, vừa làm giảm sự khó chịu của bệnh nhân vừa làm giảm nguy
cơ bị chấn thương do căng thẳng lặp đi lặp lại ở cổ tay và khuỷu tay người thực hiện. Việc đặt
đầu dò nhẹ nhàng trên bụng bệnh nhân cho phép có một lớp nước ối giữa thành tử cung và cơ
cơ bị chấn thương do căng thẳng lặp đi lặp lại ở cổ tay và khuỷu tay người thực hiện. Việc đặt
đầu dò nhẹ nhàng trên bụng bệnh nhân cho phép có một lớp nước ối giữa thành tử cung và cơ
quan cần khảo sát giúp cho hình ảnh rõ ràng hơn (Hình 3.17 A và B). Áp lực duy nhất cần thiết
giúp giữ đầu dò tiếp xúc đầy đủ với da bệnh nhân
giúp giữ đầu dò tiếp xúc đầy đủ với da bệnh nhân
Figure 3.17 A and B: Transverse plane of the fetal abdomen in the second trimester of pregnancy.
In A, increased pressure is applied on maternal abdomen resulting in compression of the fetal
abdomen (arrows). Minimal optimal pressure is applied in B resulting in improved imaging with a
film of amniotic fluid between the uterine wall and the fetal abdomen (broken arrows).
Furthermore, minimal pressure results in no deformity of the abdominal perimeter, which
improves abdominal circumference measurement (in B).
Hình 3.17 A và B: Mặt cắt ngang bụng thai nhi ở tam cá nguyệt 2. Ở hình A, tăng áp lực trên bụng
thai phụ làm đè ép bụng thai nhi (các mũi tên). Áp lực nhẹ nhàng vừa phải ở hình B giúp cải thiện
hình ảnh nhờ lớp nước ối giữa thành tử cung và bụng thai nhi (mũi tên không liên tục). Hơn nữa áp
lực này không gây biến dạng chu vi bụng thai nhi làm tăng độ chính xác khi đo đạc.
thai phụ làm đè ép bụng thai nhi (các mũi tên). Áp lực nhẹ nhàng vừa phải ở hình B giúp cải thiện
hình ảnh nhờ lớp nước ối giữa thành tử cung và bụng thai nhi (mũi tên không liên tục). Hơn nữa áp
lực này không gây biến dạng chu vi bụng thai nhi làm tăng độ chính xác khi đo đạc.
Reduce depth to a minimum
Giảm thiểu độ sâu (depth)
In order to optimize the performance of ultrasound, especially in obstetrics, it is important to
minimize the amount of depth on your ultrasound screen (Figures 3.18 A and B). This will
enhance resolution and frame rate. An image with greater depth requires more processing from
the ultrasound equipment, which results in slower frame rate and reduced resolution.
Việc giảm thiểu độ sâu khảo sát trên màn hình rất quan trọng nhằm tối ưu hóa khả năng vận hành
của máy siêu âm, đặc biệt là trong siêu âm sản khoa (Hình 3.18 A and B). Điều này sẽ giúp
nâng cao độ phân giải và tốc độ khung hình. Hình ảnh có độ sâu lớn hơn đòi hòi máy siêu âm
phải xử lý hình ảnh nhiều hơn làm giảm độ phân giải và tốc độ khung hình
của máy siêu âm, đặc biệt là trong siêu âm sản khoa (Hình 3.18 A and B). Điều này sẽ giúp
nâng cao độ phân giải và tốc độ khung hình. Hình ảnh có độ sâu lớn hơn đòi hòi máy siêu âm
phải xử lý hình ảnh nhiều hơn làm giảm độ phân giải và tốc độ khung hình
Minimize the sector width
Giảm thiểu độ rộng của chùm tia siêu âm (sector width)
Most ultrasound machines have the ability to adjust the sector width on the ultrasound screen. It
is important to start your examination with a wide sector width (Figure 3.19) and once the target
organ is under view, reduce the sector width as much as possible around the target organ (Figure
3.20).
Hầu hết các máy siêu âm đều có thể điều chỉnh độ rộng của chùm tia siêu âm. Chúng ta nên bắt
đầu khám với chùm tia siêu âm rộng (Hình 3.19) và sau đó thu hẹp dần cho phù hợp với cơ quan
cần khảo sát (Hình 3.20).
đầu khám với chùm tia siêu âm rộng (Hình 3.19) và sau đó thu hẹp dần cho phù hợp với cơ quan
cần khảo sát (Hình 3.20).
Figure 3.18 A and B: Ultrasound image of the four-chamber view in the second trimester of
pregnancy. Note how small the fetal heart is in A, as the depth of the image is not adjusted
(arrow). The depth is minimized in B (same fetus) resulting in image magnification. Minimizing
depth also improves frame rate (not shown).
Hình 3.18 A và B: Hình ảnh siêu âm mặt cắt 4 buồng tim thai nhi ở tam cá nguyệt 2. Hình A: tim
thai rất nhỏ gây hạn chế đánh giá trong khi phần sâu bên dưới (mũi tên) không giúp ích cho chẩn
đoán. Hình B: giảm chiều sâu khảo sát giúp phóng đại hình ảnh và tăng tốc độ khung hình.
thai rất nhỏ gây hạn chế đánh giá trong khi phần sâu bên dưới (mũi tên) không giúp ích cho chẩn
đoán. Hình B: giảm chiều sâu khảo sát giúp phóng đại hình ảnh và tăng tốc độ khung hình.
Figure 3.19: Transverse view of the fetal head in the second trimester of pregnancy. This
shows a wide sector width (arrow), which is the initial approach to image optimization. Once
the target organ is under view, reduce the sector width (See Figure 3.20).
Hình 3.19: Mặt cắt ngang đầu thai nhi ở tam cá nguyệt 2. Ban đầu chúng ta tiếp cận với chùm
tia siêu âm rộng và sau đó điều chỉnh độ rộng của chùm tia phù hợp với cơ quan cần khảo sát
nhằm tối ưu hóa chất lượng hình ảnh (Xem Hình 3.20).
tia siêu âm rộng và sau đó điều chỉnh độ rộng của chùm tia phù hợp với cơ quan cần khảo sát
nhằm tối ưu hóa chất lượng hình ảnh (Xem Hình 3.20).
Figure 3.20: Transverse view of the fetal head of the same fetus shown
in figure 3.19. Adequate sector width is applied (arrow). This maneuver
optimizes imaging and increases frame rate.
Hình 3.20: Mặt cắt ngang đầu thai nhi ở cùng một thai trong hình 3.19.
Điều chỉnh độ rộng chùm tia siêu âm phù hợp giúp tối ưu hóa chất
lượng hình ảnh và tăng tốc độ khung hình.
Điều chỉnh độ rộng chùm tia siêu âm phù hợp giúp tối ưu hóa chất
lượng hình ảnh và tăng tốc độ khung hình.
Adjust focal zones
Điều chỉnh vùng trung tâm (focal zone)
Focal zones should be adjusted to the level of the target organ at study (Figure 3.21 A and B).
Using multiple focal zones tend to reduce frame rate and thus should be avoided in obstetrical
scanning.
(tại vùng này hình ảnh siêu âm có độ phân giải cao nhất)
Vùng trung tâm nên đặt ngang mức cơ quan cần khảo sát (Hình 3.21 A và B). Đặt nhiều vùng
trung tâm làm giảm tốc độ khung hình do đó cần tránh khi siêu âm sản khoa.
Vùng trung tâm nên đặt ngang mức cơ quan cần khảo sát (Hình 3.21 A và B). Đặt nhiều vùng
trung tâm làm giảm tốc độ khung hình do đó cần tránh khi siêu âm sản khoa.
Zoom area of interest
Phóng to vùng cần khảo sát
Once you have adjusted the depth, sector width, and focal zone, magnify the area of interest by
selecting the “zoom” option on the ultrasound machine (Figure 3.22 A and B). This can be
achieved by zooming the whole image, or selecting an area of interest from the image to
magnify. It is important to learn to scan with this feature, which allows for the identification of
details within target organs. This is especially critical when you are scanning the fetal heart given
its complex anatomy and small size (Figure 3.22-B).
Sau khi chúng ta điều chỉnh độ sâu, độ rộng chùm tia siêu âm và vùng trung tâm, phóng to vùng
cần khảo sát bằng chức năng “zoom” của máy siêu âm (Hình 3.22 A và B). Chúng ta có thể
phóng to toàn bộ hoặc một phần hình ảnh siêu âm. Chức năng này rất quan trọng cho phép khảo
sát chi tiết các bộ phận bên trong thai nhi đặc biệt là tim với cấu trúc giải phẫu phức tạp và kích
thước nhỏ (Hình 3.22-B).
cần khảo sát bằng chức năng “zoom” của máy siêu âm (Hình 3.22 A và B). Chúng ta có thể
phóng to toàn bộ hoặc một phần hình ảnh siêu âm. Chức năng này rất quan trọng cho phép khảo
sát chi tiết các bộ phận bên trong thai nhi đặc biệt là tim với cấu trúc giải phẫu phức tạp và kích
thước nhỏ (Hình 3.22-B).
Note that for many machines there are 2 forms of zoom. One is simply a button that is “rotate”
right or left and makes the image bigger or small. The other zoom (often a box that you can
position and size over and area) is a “write-zoom”, that reconfigures the machine to concentrate
more data on that area. Familiarize yourself with both options if available on your ultrasound
equipment.
Có 2 cách phóng to: cách thứ nhất là xoay nút “zoom” sang phải hoặc trái để làm toàn bộ hình
ảnh to lên hoặc nhỏ đi, cách thứ hai lả sử dụng một hộp (có thể điều chỉnh vị trí và kích thước)
để chọn vùng cần phóng to, gọi là “write-zoom” (cách này cho phép máy siêu âm tập trung nhiều
dữ liệu hơn vào khu vực đó). Làm quen với cả hai cách này khi thực hiện siêu âm.
ảnh to lên hoặc nhỏ đi, cách thứ hai lả sử dụng một hộp (có thể điều chỉnh vị trí và kích thước)
để chọn vùng cần phóng to, gọi là “write-zoom” (cách này cho phép máy siêu âm tập trung nhiều
dữ liệu hơn vào khu vực đó). Làm quen với cả hai cách này khi thực hiện siêu âm.
Figure 3.21 A and B: Ultrasound of the transverse plane of the fetal abdomen. In A, the focal zone is
erroneously applied below the target organ (circle). Note the improved lateral resolution (arrows –
compare A to B) of the target organ (abdomen) in B where the focal zone is accurately applied (circle).
Hình 3.21 A và B: Mặt cắt ngang bụng thai nhi. Ở hình A, vùng trung tâm được đặt thấp hơn cơ quan cần khảo sát (dấu khoanh tròn). Đặt lại vùng trung tâm (dấu khoanh tròn) ngay cơ quan cần khảo sát (bụng) giúp cải thiện độ phân giải bên (dấu mũi tên)
Maintain the target anatomic area in the center of the screen
Duy trì vùng cần khảo sát ở giữa màn hình máy siêu âm
It is important to keep the area of interest in the center of your screen in order to minimize the
effect of lateral resolution as the ultrasound resolution decreases significantly from the central
area of the image towards each lateral side. Furthermore, this technique allows for the ultrasound
beam to insonate the target area in a perpendicular orientation, which enhances visualization
(Figure 3.23 A and B). The “slide technique”, which has not been previously described to our
knowledge, allows you to move a target area from the lateral aspect of the image into the center
without losing orientation. The slide technique involves sliding the transducer along its long axis
as shown in Clip 3.1 A. This brings target anatomy from the lateral to the center of the screen
while maintaining the same anatomic view and orientation of the target image. Clip 3.1B shows
the corresponding ultrasound cineloop.
Điều quan trọng là đưa vùng cần khảo sát vào trung tâm màn hình để giảm thiểu ảnh hưởng của
độ phân giải bên vì độ phân giải siêu âm giảm đáng kể từ khu vực trung tâm của hình ảnh sang
hai bên. Hơn nữa, kỹ thuật này cho phép chùm tia siêu âm hướng vuông góc với cơ quan cần
khảo sát giúp nâng cao chất lượng hình ảnh (Hình 3.23 A và B). Kỹ thuật trượt cho phép chúng
ta đưa vùng cần khảo sát từ phía ngoài vào trung tâm của màn hình mà không bị mất định hướng.
Kỹ thuật trượt theo trục dài của đầu dò được thể hiện ở Clip 3.1A. Kỹ thuật này giúp đưa bộ
phận cần khảo sát từ phía ngoài vào trung tâm của màn hình, tương ứng với đoạn phim siêu âm ở
Clip 3.1B.
độ phân giải bên vì độ phân giải siêu âm giảm đáng kể từ khu vực trung tâm của hình ảnh sang
hai bên. Hơn nữa, kỹ thuật này cho phép chùm tia siêu âm hướng vuông góc với cơ quan cần
khảo sát giúp nâng cao chất lượng hình ảnh (Hình 3.23 A và B). Kỹ thuật trượt cho phép chúng
ta đưa vùng cần khảo sát từ phía ngoài vào trung tâm của màn hình mà không bị mất định hướng.
Kỹ thuật trượt theo trục dài của đầu dò được thể hiện ở Clip 3.1A. Kỹ thuật này giúp đưa bộ
phận cần khảo sát từ phía ngoài vào trung tâm của màn hình, tương ứng với đoạn phim siêu âm ở
Clip 3.1B.
Figure 3.22 A and B: Four-chamber view of the fetal heart without (A) and with (B) magnification in
the same fetus. The detailed anatomic features of the heart can be easily recognized in B when
compared to A. Image magnification and zoom are important features in cardiac imaging.
Hình 3.22 A và B: Mặt cắt 4 buồng tim thai nhi với hình ảnh không được phóng to ở hình A. Ở hình
B, với cùng một thai, hình ảnh được phóng to giúp cho việc khảo sát các chi tiết giải phẫu tim thai dễ
dàng hơn. Chức năng phóng to rất quan trọng trong siêu âm tim thai.
B, với cùng một thai, hình ảnh được phóng to giúp cho việc khảo sát các chi tiết giải phẫu tim thai dễ
dàng hơn. Chức năng phóng to rất quan trọng trong siêu âm tim thai.
ULTRASOUND SCANNING TECHNIQUES FOR THE OBESE PREGNANT
PATIENT
The prevalence of obesity continues to be on the rise, with the most recent estimates reporting
obesity in about one-third of the adult population (1), and in more than one half of pregnant
women in the United States (2). Obese women are at increased risk for complications during
pregnancy, including gestational diabetes, hypertension, and cesarean delivery (3). In addition to
maternal complications, obesity also poses risks to the fetus including an increased risk of
prematurity, stillbirth, macrosomia, and a higher rate of congenital anomalies (4). Although
sonographic screening during pregnancy is recommended for all women, it is particularly
relevant in the obese population due to higher rates of structural abnormalities, specifically
neural tube defects, heart defects, and abdominal wall defects (5).
Tỷ lệ người béo phì ngày càng gia tăng, những báo cáo mới nhất ước tính số lượng người béo phì
chiếm khoảng 1/3 dân số trưởng thành (1) và hơn 1/2 số phụ nữ mang thai ở Hoa Kỳ (2). Phụ nữ
béo phì có nguy cơ cao bị các biến chứng trong thai kỳ bao gồm: đái tháo đường thai kỳ, tăng
huyết áp và mổ lấy thai (3). Ngoài biến chứng cho mẹ, béo phì cũng gây nguy hiểm cho thai nhi
như sinh non, thai lưu, thai to và tỷ lệ bất thường bẩm sinh cao (4). Mặc dù siêu âm tầm soát
trong thai kỳ được khuyến cáo ở tất cả các sản phụ nhưng nó đặc biệt quan trọng ở những sản
phụ béo phì vì tỷ lệ các bất thường cấu trúc cao hơn nhất là dị tật ống thần kinh, dị tật tim và
khiếm khuyết thành bụng (5).
chiếm khoảng 1/3 dân số trưởng thành (1) và hơn 1/2 số phụ nữ mang thai ở Hoa Kỳ (2). Phụ nữ
béo phì có nguy cơ cao bị các biến chứng trong thai kỳ bao gồm: đái tháo đường thai kỳ, tăng
huyết áp và mổ lấy thai (3). Ngoài biến chứng cho mẹ, béo phì cũng gây nguy hiểm cho thai nhi
như sinh non, thai lưu, thai to và tỷ lệ bất thường bẩm sinh cao (4). Mặc dù siêu âm tầm soát
trong thai kỳ được khuyến cáo ở tất cả các sản phụ nhưng nó đặc biệt quan trọng ở những sản
phụ béo phì vì tỷ lệ các bất thường cấu trúc cao hơn nhất là dị tật ống thần kinh, dị tật tim và
khiếm khuyết thành bụng (5).
Sonographic assessment of fetal anatomy in the obese population is challenging with multiple
studies confirming that maternal obesity significantly reduces the likelihood of completion of the
anatomic survey, and ultrasound screening is associated with lower detection rates of fetal
anomalies (6-9). A recent fetal imaging consensus meeting in the United States, sponsored by
multiple societies including the Eunice Kennedy Shriver National Institute of Child Health and
Development (NICHD), made specific recommendations for the pregnant obese population,
including a targeted ultrasound at 20-22 weeks gestation (approximately 2 weeks later than the
usual time period for anatomy survey in the non-obese patients), and a follow up ultrasound
exam in 2 to 4 weeks if fetal anatomy could not be completely assessed (10).
Siêu âm khảo sát hình thái học học thai nhi ở sản phụ béo phì đang gặp thách thức với nhiều
nghiên cứu khẳng định béo phì làm giảm đáng kể tỷ lệ hoàn thành cuộc siêu âm và siêu âm tầm
soát có tỷ lệ phát hiện các bất thường thai thấp hơn (6-9). Một cuộc họp đồng thuận về hình ảnh
học thai nhi diễn ra mới đây tại Hoa Kỳ, được bảo trợ bởi nhiều hiệp hội trong đó có Viện quốc
gia về sức khỏe và sự phát triển của trẻ Eunice Kennedy Shriver (NICHD: National Institute of
Child Health and Development), đã đưa ra những khuyến cáo cho những sản phụ béo phì, bao
gồm siêu âm hình thái học lúc 20 - 22 tuần (trễ hơn 2 tuần so với sản phụ không bèo phì) và nếu
chưa thể đánh giá đầy đủ có thể hẹn sản phụ vào lần siêu âm tiếp theo sau 2-4 tuần (10)
nghiên cứu khẳng định béo phì làm giảm đáng kể tỷ lệ hoàn thành cuộc siêu âm và siêu âm tầm
soát có tỷ lệ phát hiện các bất thường thai thấp hơn (6-9). Một cuộc họp đồng thuận về hình ảnh
học thai nhi diễn ra mới đây tại Hoa Kỳ, được bảo trợ bởi nhiều hiệp hội trong đó có Viện quốc
gia về sức khỏe và sự phát triển của trẻ Eunice Kennedy Shriver (NICHD: National Institute of
Child Health and Development), đã đưa ra những khuyến cáo cho những sản phụ béo phì, bao
gồm siêu âm hình thái học lúc 20 - 22 tuần (trễ hơn 2 tuần so với sản phụ không bèo phì) và nếu
chưa thể đánh giá đầy đủ có thể hẹn sản phụ vào lần siêu âm tiếp theo sau 2-4 tuần (10)
Figure 3.23 A and B: Ultrasound image of a femur in longitudinal view. In A, the femur is in the
center of the image allowing for optimal imaging of its borders and thus measurements. In B, the
distal portion of the femur is in the lateral aspect of the image resulting in reduced resolution
(broken arrow). The solid arrow in A and B shows the direction of the ultrasound beam.
Hình 3.23 A và B: Hình ảnh siêu âm mặt cắt dọc xương đùi. Ở hình A, xương đùi nằm ở trung tâm
của màn hình cho phép thấy rõ giới hạn để đo đạc. Ở hình B, đầu xa của xương đùi nằm ở phía
ngoài của màn hình nên bị giảm độ phân giải (mũi tên không liên tục). Mũi tên lớn ở hình A và B
thể hiện hướng của chùm tia siêu âm.
của màn hình cho phép thấy rõ giới hạn để đo đạc. Ở hình B, đầu xa của xương đùi nằm ở phía
ngoài của màn hình nên bị giảm độ phân giải (mũi tên không liên tục). Mũi tên lớn ở hình A và B
thể hiện hướng của chùm tia siêu âm.
The main difficulty that arises when scanning obese pregnant women is the size of the
panniculus, which not only significantly increases the distance between the transducer and the
fetal target organs, but also scatters the ultrasound beam and thus degrades resolution (Figure
3.24). Several ultrasound-scanning techniques, which attempt to reduce the distance between the
patient’s skin and the fetus, can be utilized to help improve imaging in obese patients (11). The
following is a list of techniques commonly used in ultrasound examinations of obese pregnant
women:
Khó khăn chính gặp phải khi siêu âm sản phụ béo phì là lớp mỡ thành bụng dày, nó không chỉ
làm tăng đáng kể khoảng cách từ đầu dò đến thai nhi mà còn làm tán xạ chùm tia siêu âm dẫn
đến giảm độ phân giải (Hình 3.24). Một số kỹ thuật siêu âm được sử dụng để làm giảm khoảng
cách từ da đến thai nhi nhằm cải thiện chất lượng hình ảnh trên sản phụ bèo phì. Các kỹ thuật
thường dùng:
làm tăng đáng kể khoảng cách từ đầu dò đến thai nhi mà còn làm tán xạ chùm tia siêu âm dẫn
đến giảm độ phân giải (Hình 3.24). Một số kỹ thuật siêu âm được sử dụng để làm giảm khoảng
cách từ da đến thai nhi nhằm cải thiện chất lượng hình ảnh trên sản phụ bèo phì. Các kỹ thuật
thường dùng:
Transvaginal ultrasound in early gestation
Siêu âm qua ngã âm đạo trong giai đoạn đầu thai kỳ
Ultrasound performed transvaginally between 13 and 15 weeks’ gestation may prove to be the
most optimal time for imaging of the fetus in obese women with high body-mass index (BMI).
Several studies have shown the ability of the “early” ultrasound in documenting fetal anatomy in
the general population (12-14) and this approach should be adapted to the obese pregnant women
especially those with a high BMI. Further studies however are needed to confirm the feasibility
of this approach in the obese population.
Siêu âm qua ngã âm đạo từ 13 đến 15 tuần được chứng minh là cho hình ảnh tối ưu của thai nhi
ở những sản phụ béo phì với chỉ số khối cơ thể cao (BMI – Body mass index). Nhiều nghiên cứu
cho thấy khả năng thực hiện siêu âm “sớm” khảo sát giải phẫu của thai trong dân số chung (từ 12
đến 14 tuần) và nên được áp dụng với sản phụ béo phì. Cần thực hiện những nghiên cứu sâu hơn
nữa để xác nhận tính khả thi của phương pháp này trong dân số béo phì
ở những sản phụ béo phì với chỉ số khối cơ thể cao (BMI – Body mass index). Nhiều nghiên cứu
cho thấy khả năng thực hiện siêu âm “sớm” khảo sát giải phẫu của thai trong dân số chung (từ 12
đến 14 tuần) và nên được áp dụng với sản phụ béo phì. Cần thực hiện những nghiên cứu sâu hơn
nữa để xác nhận tính khả thi của phương pháp này trong dân số béo phì
Scanning underneath the panniculus
Siêu âm phía dưới lớp mỡ thành bụng
The operator can lift the panniculus with the left hand and scan underneath it with the right hand.
This maneuver is tiring however and should not be employed for long scanning time.
Alternatively, you can ask an assistant or the patient to hold the panniculus up, as this will reduce
the patient’s skin to fetus distance in most instances (Figure 3.25).
Người thực hiện dùng tay trái đẩy lớp mỡ thành bụng lên trên trong khi tay phải siêu âm phía
dưới, không nên áp dụng trong thời gian dài vì dễ gây mệt mỏi. Chúng ta có thể nhờ trợ lý hoặc
bệnh nhân nâng lớp mỡ thành bụng. Phương pháp này giúp giảm khoảng cách từ bề mặt da đến
thai nhi trong hầu hết các trường hợp (Hình 3.25).
dưới, không nên áp dụng trong thời gian dài vì dễ gây mệt mỏi. Chúng ta có thể nhờ trợ lý hoặc
bệnh nhân nâng lớp mỡ thành bụng. Phương pháp này giúp giảm khoảng cách từ bề mặt da đến
thai nhi trong hầu hết các trường hợp (Hình 3.25).
Figure 3.24: Ultrasound image of the fetal abdomen at a depth of 11 cm in
an obese pregnant woman. Note the sub-optimal resolution of the right
lateral fetal abdomen (small arrows).
Hình 3.24: Hình ảnh siêu âm bụng thai nhi ở độ sâu 11 cm trên sản phụ béo
phì. Lưu ý vùng bụng bên trái của thai nhi có độ phân giải kém (các mũi tên
nhỏ)
phì. Lưu ý vùng bụng bên trái của thai nhi có độ phân giải kém (các mũi tên
nhỏ)
Scanning above the panniculus
Siêu âm phía trên lớp mỡ thành bụng
The ultrasound examination can be performed above the panniculus in the region of the midabdomen while pushing the panniculus down, which may shorten the distance between the skin
surface and the fetus (Figure 3.26). This maneuver may be improved by filling the patient's
bladder, which displaces the uterus cephalad.
Siêu âm được thực hiện ở phía trên lớp mỡ thành bụng ở đường giữa trong khi đẩy lớp mỡ thành
bụng xuống dưới làm giảm khoảng cách từ bề mặt da đến thai nhi (Hình 3.26). Bàng quang căng
đầy nước tiểu giúp đẩy tử cung về phía trên làm tăng tính hiệu quả của kỹ thuật này.
bụng xuống dưới làm giảm khoảng cách từ bề mặt da đến thai nhi (Hình 3.26). Bàng quang căng
đầy nước tiểu giúp đẩy tử cung về phía trên làm tăng tính hiệu quả của kỹ thuật này.
Figure 3.25: Scanning under the panniculus in an obese pregnant woman. In this
figure, the patient is holding the panniculus up (arrow) during the examination.
Hình 3.25: Siêu âm bên dưới lớp mỡ thành bụng ở sản phụ béo phì. Ở hình này,
bệnh nhân giúp giữ lớp mỡ thành bụng ở phía trên (mũi tên) trong suốt quá trình
siêu âm.
bệnh nhân giúp giữ lớp mỡ thành bụng ở phía trên (mũi tên) trong suốt quá trình
siêu âm.
Figure 3.26: Scanning above the panniculus in an obese pregnant patient. In this
figure, an assistant is pushing the panniculus down (arrow) during the examination.
Hình 3.26: Siêu âm phía trên lớp mỡ thành bụng ở sản phụ béo phì. Ở hình này,
người trợ lý đẩy lớp mỡ thành bụng xuống dưới (mũi tên) trong suốt qua trình siêu
âm.
người trợ lý đẩy lớp mỡ thành bụng xuống dưới (mũi tên) trong suốt qua trình siêu
âm.
Using the umbilicus as an acoustic window
Sử dụng lỗ rốn như một “cửa sổ âm” (acoustic window)
The umbilicus can be used as an acoustic window by filling it with ultrasound gel and scanning
through it. Alternatively, the transvaginal probe can be used through the umbilicus given its
small footprint (Figure 3.27). This may allow you to see fetal anatomy more clearly in some
obese patients.
Đổ đầy gel vào lỗ rốn và siêu âm qua nó, đầu dò âm đạo có thể được sử dụng vì kích thước nhỏ
(Hình 3.27). Phương pháp này cho phép khảo sát thai nhi rõ hơn ở một số bệnh nhân béo phì.
(Hình 3.27). Phương pháp này cho phép khảo sát thai nhi rõ hơn ở một số bệnh nhân béo phì.
Placing the patient in the Sims position
Cho bệnh nhân nằm ở tư thế Sims
The Sims position involves a position in which the patient lies on the left side with the knee and
thighs drawn upward toward the chest. The chest and abdomen are allowed to fall forward. This
approach for scanning allows the panniculus to be displaced to the left side. The operator places
the transducer on the mother’s right flank, groin and right lateral quadrants of the abdomen
where the adipose tissue is thin (Figure 3.28).
Tư thế Sims là bệnh nhân nằm nghiêng sang trái với đùi và đầu gối co lên làm cho lớp mỡ thành
bụng di chuyển sang trái và người siêu âm đặt đầu dò ở phần bên phải của bụng, nơi có lớp mô
mỡ mỏng (Hình 3.28).
bụng di chuyển sang trái và người siêu âm đặt đầu dò ở phần bên phải của bụng, nơi có lớp mô
mỡ mỏng (Hình 3.28).
Figure 3.27: Scanning through the umbilicus using the transvaginal
transducer in an obese pregnant patient. This technique may improve
imaging in some obese patients.
Hình 3.27: Siêu âm qua lỗ rốn với đầu dò âm đạo ở bệnh nhân béo
phì. Kỹ thuật này giúp cải thiện hình ảnh ở một số bệnh nhân béo phì.
phì. Kỹ thuật này giúp cải thiện hình ảnh ở một số bệnh nhân béo phì.
Figure 3.28: Scanning a pregnant obese woman in the Sims position. Note
that the woman’s panniculus is shifted to the left side. Insonating the
uterus from the right lateral quadrant may improve imaging given the
presence of less adipose tissue.
Hình 3.28: Siêu âm sản phụ béo phì ở tư thế Sims. Lớp mỡ thành bụng
trượt sang trái, siêu âm ở phần bên phải bụng sản phụ có thể cải thiện hình
ảnh vì mô mỡ ít.
trượt sang trái, siêu âm ở phần bên phải bụng sản phụ có thể cải thiện hình
ảnh vì mô mỡ ít.
CLIP 3.1
CLIP 3.2
References:
1) Center for Disease Control and Prevention; Adult Obesity Facts –
http://www.cdc.gov/obesity/data/adult.html
2) Flegal KM, Carroll MD, Kit BK, Ogden CL. Prevalence of obesity and trends in the
distribution of BMI among US adults 1999-2010. JAMA 2012; 307: 491-7.
3) Cedergren MI. Maternal morbid obesity and the risk of adverse pregnancy outcome.
Obstet Gynecol 2004; 103:219-24.
4) Stothard KJ, Tennant PW, Bell R, Rankin J. Maternal overweight and obesity and the risk
of congenital anomalies: a systematic review and meta-analysis. JAMA 2009; 301: 636-
50.
5) Watkins ML, Rasmussen SA, Honein MA, Botto LD, Moore CA. Maternal obesity and
risk for birth defects. Pediatrics 2003; 111:1152-8.
6) Dashe JS, McIntire DD, Twickler, DM. Effect of maternal obesity on the ultrasound
detection of anomalous fetuses. American College of Obstetricians and Gynecologists
2009; 113: 1001-8.
7) Dashe, JS, McIntire DD, Twickler DM. Maternal obesity limits the ultrasound evaluation
of fetal anatomy 2009; 28: 1025-30.
8) Fuchs F, Houllier M, Voulgaropoulos A, Levaillant JM, Colmant C, Bouyer J, Senat MV.
Factors affecting feasibility and quality of second-trimester ultrasound scans in obese
pregnant women. Ultrasound Obstetric Gynecology 2013; 41: 40-46.
9) Hershey D. Effect of maternal obesity on the ultrasound detection of anomalous fetuses,
Obstetric Gynecology 2009; 114:694.
10) Reddy UM, Abuhamad AZ, Levine D, Saade GR. Fetal Imaging Executive Summary of a
Joint Eunice Kennedy Shriver National Institute of Child Health and Human
Development, Society for Maternal-Fetal Medicine, American Institute of Ultrasound in
Medicine, American College of Obstetricians and Gynecologists, American College of
Radiology, Society for Pediatric Radiology, and Society of Radiologists in Ultrasound
Fetal Imaging Workshop. J Ultrasound Med 2014; 33:745–757.
11) Paladini D. Sonography in obese and overweight pregnant women: clinical, medicolegal
and technical issues. Ultrasound Obstetric Gynecology 2009; 33: 720–729
12) Rossi AC, Prefumo F. Accuracy of ultrasonography at 11-14 weeks of gestation for
detection of fetal structural anomalies: a systematic review. Obstet Gynecol. 2013 Dec;
122(6):1160-7.
13) Souka AP, Pilalis A, Kavalakis Y, Kosmas Y, Antsaklis P, Antsaklis A. Assessment of
fetal anatomy at the 11-14-week ultrasound examination. Ultrasound Obstet Gynecol.
2004 Dec; 24(7):730-4.
14) Whitlow BJ, Economides DL. The optimal gestational age to examine fetal anatomy and
measure nuchal translucency in the first trimester. Ultrasound Obstet Gynecol. 1998 Apr;
11(4):258-61.


























Nhận xét
Đăng nhận xét